| Objectifs CNCI | ||
| - Expliquer les particularités épidémiologiques, diagnostiques et thérapeutiques des fractures de l’enfant, en insistant sur celles qui sont liées à la croissance | ||
| Recommandations | Mots-clés / Tiroirs | NPO / PMZ |
| - Poly national: item 237 | - Fracture supra-condylienne de l’EIH - Classification de Lagrange et Rigault - Nerf médian / a. brachiale (pouls) - Réduction puis immobilisation |
- Ex. bilatéral et comparatif - Lésions associées - Contrôle pré/post-réduction - Autorisation / info / éducation |
– Généralités
- Fractures métaphyso-épiphysaire de l’extrémité inférieure de l’humérus
- Types
- extra-articulaires: supra-condyliennes +++ (65%)
- articulaires: de l’épitrochlée (20%) / des condyles
- Mécanisme
- par traumatisme indirect +++ (95%): chute sur la paume / coude en hyperextension → déplacement postérieur
- Par traumatisme direct: rare / chute en arrière → déplacement antérieur
– Diagnostic
- Clinique
- Interrogatoire
- Terrain: carnet de santé (5) / main dominante
- Prises: médicamenteuse / !! heure du dernier repas
- Anamnèse: heure / circonstances / mécanisme lésionnel
- Signes fonctionnels
- Douleurs à la face postérieure du coude
- Impotence fonctionnelle totale du membre supérieur
- Craquement audible lors du traumatisme
- Examen physique
- !! Examen bilatéral et comparatif / NPO poignet-épaule (PMZ)
- Signes positifs (déplacement postérieur)
- Inspection
- Attitude typique avec coude demi-fléchi en pronation
- Elargissement antéro-postérieur (saillie de l’olécrâne)
- Raccourcissement de l’avant-bras
- Palpation
- Douleur exquise à la palpation de la palette humérale
- Repères osseux du coude conservés +++ (épicondyles-olécrâne)
- Conservation de la mobilisation passive du coude (!! après antalgie)
- Inspection
- Lésions associées (PMZ)
- !! A rechercher et noter par écrit dans le dossier avant toute réduction
- Neurologiques: compression du n. médian (rarement n. radial et n. ulnaire)
- Musculaires: contusion / incarcération / section du m. brachial antérieur
- Vasculaires: atteinte de l’artère humérale (< 5%): palpation des pouls
- Cutanées: fracture ouverte exceptionnelle (Cauchoix I)
- !! Devant toute lésion associée: obligation médico-légale
- Schéma daté et signé / information des parents avant la réduction (PMZ)
- Interrogatoire
- Paraclinique
- Radiographies standards: coude face + profil +/- 3/4
- Trait de fracture
- De face: sus-articulaire (extra-articulaire) / supra-condylien
- De profil: oblique en bas et en avant / rupture sablier radiologique ++
- Déplacement
- Déplacement postérieur +++ / rechercher rotation interne
- Recherche de lésions associées
- Autres fracture / hématome, etc.
- Trait de fracture
- Pour bilan pré-thérapeutique
- Bilan pré-op si indication chirurgicale: Cs anesthésiste +/- bilan bio
- !! information éclairée des parents accord écrit avec tout Tt (PMZ)
- Radiographies standards: coude face + profil +/- 3/4
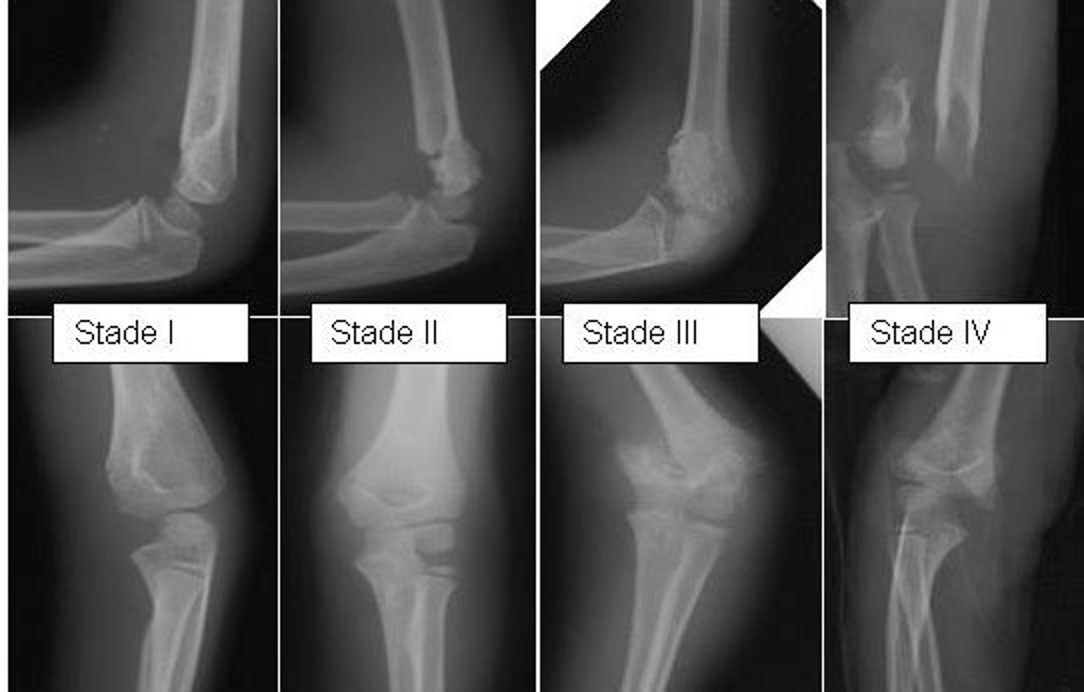
- Lagrange et Rigault (classification)
– Evolution
Histoire naturelle
- Evolution favorable sous Tt dans la majorité des cas
- Délai de consolidation = 6 semaines (cf métaphyso-épiphysaire)
Complications
- Aiguës
- Lésions associées
- Compression du nerf médian / lésion de l’artère humérale
- Liées à l'immobilisation
- Déplacement secondaire
- = reproduction du déplacement initial / dépistage par radios répétées
- Dans 10% des cas traités par traitement orthopédique simple
- !! Information des parents sur le risque: médico-légal (PMZ)
- Š des loges
- Oedème et cyanose des extrémités / douleurs / troubles sensitifs
- Loges de l’avant-bras (!) tendues à la palpation / !! pouls distaux perçus
- !! Information des parents sur le risque: médico-légal (PMZ)
- Sd de Volkman: rétraction ischémique des fléchisseurs: « griffe » irréductible
- CAT: ablation du plâtre immédiate et aponévrotomie de décompression
- Tardives
- Cals vicieux
- Par insuffisance de réduction ou déplacement secondaire
- Déformation en cubitus varus (angle du coude fermé vers le corps)
- → résolution spontanée selon la règle du remodelage osseux +++
- Raideur
- Moins fréquente chez l’enfant
- Sur cal vicieux ou rééducation trop intensive (!)
– Traitement
- Mise en condition
- Hospitalisation / en urgence / en chirurge orthopédique
- Patient à jeun / bilan pré-opératoire / pose VVP
- !! Information et consentement écrit des parents (PMZ)
- Tt symptomatique
- Tt antalgique: paracétamol en suppositoire
- Immobilisation: transitoire du membre supérieur (attelle cotonnée)
- Tt orthopédique
- Réduction
- Au bloc / sous AG / par manoeuvres externes / sous contrôle scopique
- Traction dans l’axe / correction de la rotation / mise en hyperflexion du coude
- !! Contrôle radioscopique pré et post-réduction + clinique (pouls / nefs) (PMZ)
- Immobilisation: 2 possibilités
- Méthode de Blount (++): coude en hyperflexion (120°) / écharpe au cou / 4S
- !! CI : lésion vasculaire, nerveuse, oedème important, défaut d'observance, mécanisme direct, fracture instable lors du testing
- Plâtre brachio-antébrachio-palmaire (BABP) / coude à 90° / durée: 6S
- Réduction
- Tt chirurgical
- Réduction: même modalités que pour un Tt orthopédique
- Ostéosynthèse
- Contention du foyer de fracture par broches: percutanée ou à foyer ouvert
- !! Indications limitées chez l’enfant: si stade IV (rupture du périoste) / parfois III
- Immobilisation: par BABP si ostéosynthèse chirurgicale
- Stratégie thérapeutique
- Fractures supra-condyliennes à déplacement postérieur
- Stade I: pas de réduction / BABP seul 90° pendant 4S
- Stade II: réduction / immobilisation par Blount 4S
- Stade III: réduction / Blount 4S ou ostéosynthèse-BABP 90° 6S
- Stade IV: réduction / ostéosynthèse-BABP 90° pendant 6S
- Fractures supra-condyliennes à déplacement antérieur
- déplacée: réduction sous AG / ostéosynthèse / BABP 90° 4S
- non déplacée: BABP 60° pendant 4S
- Fractures supra-condyliennes à déplacement postérieur
- Mesures associées
- Pas de kinésithérapie ou rééduction: risque de raideur chez l’enfant
- Pas d’HBPM: pas de risque thrombo-embolique chez l’enfant pré-pubère
- Education des parents: signes d’alerte d’un syndrome de loges (PMZ)
- Pas de sport jusqu’à consolidation (en gros 6S)
- Mise à jour du carnet de santé de l’enfant
- Surveillance
- Clinique: signe de syndrome de loges (neuro / pouls / châleur / colorations extrémités)
- Paraclinique: radiographies de contrôle répétées pour déplacement secondaire
- → J8 (PMZ) / J14 / J21 / J45 ou J-fin (en pratique: J7 – J14 – J.fin)
– Synthèse pour questions fermées
- Quelles sont les 2 possibilités de Tt orthopédique des fractures de la palette humérale chez l’enfant ?
- méthode de Blount / plâtre brachio-antébrachio-palmaire