| Objectifs CNCI | ||
| - Devant une hémoptysie, argumenter les principales hypothèses diagnostiques et justifier les examens complémentaires pertinents | ||
| Recommandations | Mots-clés / Tiroirs | NPO / PMZ |
| - Poly national: item 317 | - Toux / rouge vif / urgence / asphixie - Cancer / BK / inf. / DDB / IVG / EP - SdG respiratoires ++ / choc tardif - GDS en AA / NFS / iono-créatinine - RTx / angioTDM Tx / fibroscopie - Protection VAS: décubitus lat. / O2 - Tt: endo / vasoP / embolisation / chir - Embolisation d’emblée si importante - Surveillance: crachoir / récidive |
- Kc - Fibro bronchique - Gpe-Rhésus-RAI - Arrêt AVK... |
– Généralités
- Définition
- Rejet d’origine sous-glottique par la bouche au cours d’un effort de toux
- d'un sang rouge vif aéré et spumeux (mousseux) / EP: noirâtre / pneumocoque: rouille
- Constituant toujours une urgence diagnostique et thérapeutique
- Et dont le risque principal est l'asphyxie (et non l'hypovolémie)
- Physiopathologie
- Hypervascularisation bronchique+++ (a. bronchiques à haute pression): 90%
- Hypervascularisation pulmonaires (a. pulmonaire à basse pression): 5%
- hémorragie intra-alvéolaire (sang provenant des a. alvéolaires): 5%
- → LBA pathognomonique: aspect rosé homogène + sidérophages à la coloration de Perls
– Étiologies
Tumorales
- Cancer (PMZ) (cf item 157)
Infectieuses
- Tuberculose (cf item 106): active / séquellaire (DDB++-rechute-greffe aspergillaire-CBP sur cicatrice-broncholithiase)
- Aspergillome (ou truffe aspergillaire): sur cavité pré-existante (BK-sarcoïdose)
- Aspergillose invasive de l'ID / mais pas l'aspergillose allergique (ABPA: cf item 226): ne donne pas d’hémoptysie
- Pneumopathie aiguë (dont PFLA du pneumocoque à « crachat rouille »)
- Bronchite aiguë
- Leptospirose ...
Autres
- DDB (contexte de surinfection++): pneumopathies à répétition / tuberculose / mucoviscidose
- Cardiaques: IVG / RMi / cardiopathie congénitale → hypertension veineuse → OAP-HIA (hémoptysie rosée-mousseuse)
- Vasculaires: EP (hémoptysie noirâtre de faible abondance) / Rendu-Osler / AAoT fissurée dans bronche
- HIA: tr. hémostase / GNRP / lupus
- Traumatisme
- CE intra-bronchique
- Idiopathique (15%)
– Diagnostic
- Clinique
- Interrogatoire
- Terrain: atcd de tuberculose / ID / insuffisance cardiaque connue
- Prises: médicaments: AVK-aspirine / toxique: tabagisme ++
- Anamnèse: facteur déclenchant / évolution / infection en cours
- Caractères: aspect (couleur) / abondance / aéré
- Signes associés: toux +++ / dyspnée / douleur
- Examen physique
- Constantes
- FR-SpO2 / FC-PA / θ
- Retentissement
- Orientation
- Kc: AEG / aires ganglionnaires / compression médiastinale
- BK: fièvre prolongée / AEG / toux / contexte social
- DDB / aspergillome: atcd respiratoires (pneumopathies / mucoviscidose)
- Constantes
- Interrogatoire
- Paraclinique
- Retentissement
- GDS (PMZ)
- NFSp / coag / INR (PMZ) si AVK
- I-u-c: IRA associée (sur GNRP ++)
- Pré-transfusionnel
- Gp-Rh-RAI (même si transfusion rare)
- Étiologie ± thérapeutique
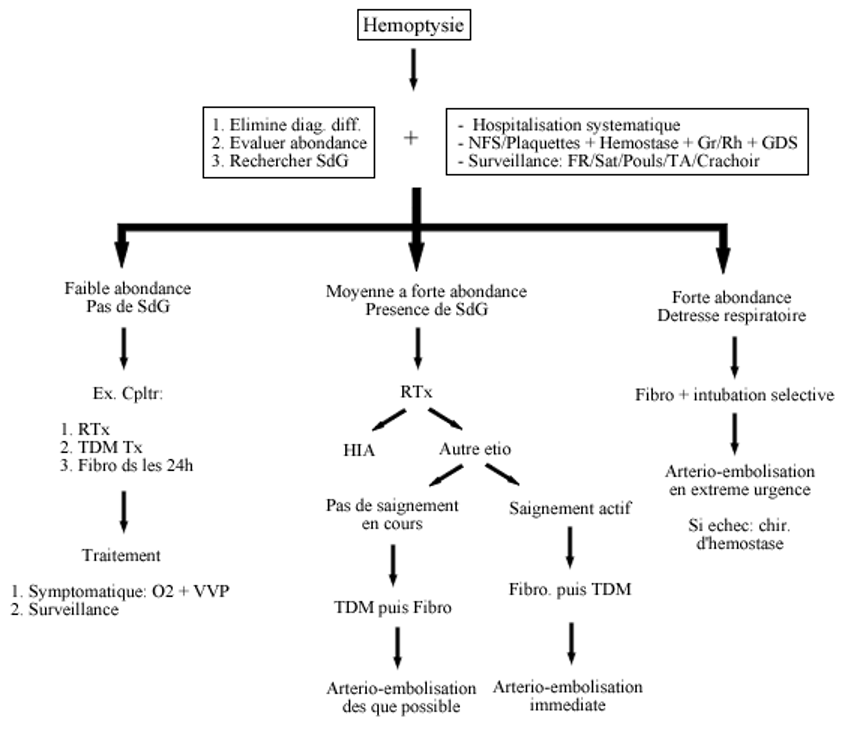
- RTx +++: HIA (p.e.c ≠ saignement localisé) / BK ...
- Fibroscopie ++ (PMZ) bronchique systématique
- Systématique / en urgence si saignement actif abondant (hémostase) / après TDM sinon (Dg)
- Sous O2 fort débit au masque / Monitoring CT / anesthésie locale / par le nez / !! pas de biopsie ni LBA si saignement actif
- A visée diagnostique: saignement actif ou non / localisation / étiologie (HIA-tumeur++) / ex. bactério (BK)
- A visée thérapeutique: embolisation / intubation sélective selon le côté / ± hémostase (mais efficacité limitée ≠ HD)
- Angio-TDM-t ++
- Sytématique / après la fibro si actif / avant sinon (car guide la fibroscopie)
- En coupes fines / injectée / avec reconstruction a. bronchiques / après créatinine
- A visée diagnostique: localisation (« granité post-hémoptoïque ») / étiologie: cf fibro + caverne-DDB++
- Critères diagnostiques de DDB: perte du rétrecissement bronchique en distal / diamètre de la bronche > 2x celui de l’artère bronchique
- Artériographie bronchique
- A visée diagnostique et thérapeutique dans le cadre d’une embolisation (cf infra)
- Repérage de l’a. bronchique qui saigne = extravasation de produit de contraste
- Repérage de l’a. d’Adamkiewicz (cf risque: paraplégie sur infarctus médullaire)
- Recherche d’une étiologie infectieuse (hors étiologie évidente)
- ECBC pour BK: avec BAAR-Lowenstein / sur 3 jours
- Sérologie aspergillaire: que le patient soit ID ou non !
- Retentissement
- Différentiel
– Traitement
- Mise en condition
- Hospitalisation en urgence devant toute hémoptysie (même non active)
- Si besoin, prévoir transfert vers un centre spécialisé (endoscopie-embolisation) (ECN 09)
- Si hémoptysie grave: transfert en REA / VVP x2 / monitoring SpO2-PA
- Mettre le patient ½ assis / en décubitus latéral du côté atteint si connu (ECN 09)
- ↕ AVK (PMZ) / aspirine / anti-tussifs
- Traitement
- Symptomatique = lutte contre l'asphixie ± hypovolémie
- O2: maintien SpO2 ≥ 95% (sauf BPCO: 90-92%)
- ± IOT sélective du côté sain
- Tt choc (cf item 200)
- Curatif = contrôle du saignement
- Hémostase endoscopique locale: en 1ère intention si peu abondant / lors de la fibroscopie / efficacité limitée (≠ HD)
- Terlipressine i.v.s.e (Glypressine®) = Tt vaso-constricteur: si échec et en attente de l’artério-embolisation / !! CI coronarien
- Artério-embolisation: si échec ou d’emblée et en urgence si hémoptysie abondante
- Chirurgie d’hémostase: seulement si échec de l’embolisation et patient opérable-foyer localisé / dernier recours
- Étiologique
- Symptomatique = lutte contre l'asphixie ± hypovolémie
- MA
- Kiné respi+++
- AbT associée si surinfection (systématique si DDB)
- Surveillance
- Clinique: crachoir gradué / récidive +++ / inhalation / constantes
- Paraclinique: TDM systématique au décours si non faite
– Synthèse pour questions fermées
- Quelle est la cause de la mort en cas d'hémoptysie grave ? - asphixie (≠ choc hémorragique)
- Quel élement rechercher pour affirmer l'hémoptysie vs. hématémèse-épistaxis ? - sang rejeté au cours d'un effort de toux
- Quel est le volume d'un haricot plein au 3/4 ? - 500ml
- Les 4 principales causes d'hémoptysie ? - CBP / DDB / tuberculose active ou séquellaire / aspergillome
- Les 2 principes du Tt de l'hémoptysie grave ? - lutte contre l'asphyxie / contrôle du saignement